Note rédigée par Vincent Feroldi
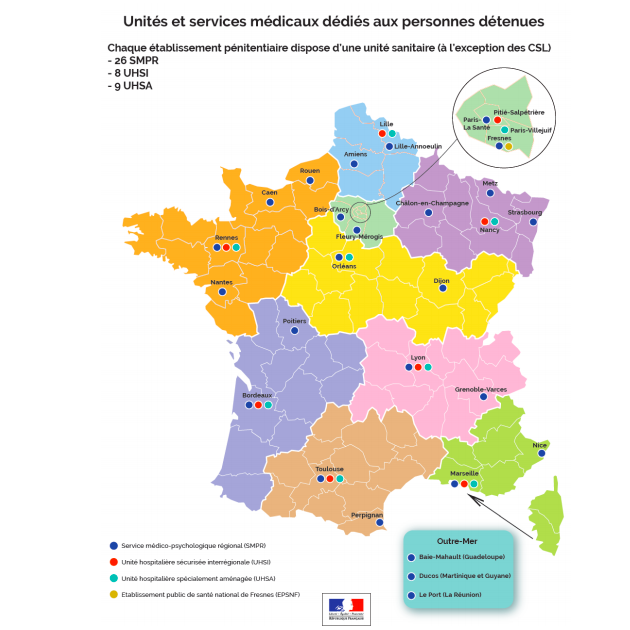
Début 2016, sept Unités hospitalières spécialement aménagées (Lyon-Bron, Toulouse, Nancy-Laxou, Fleury-les-Aubrais, Villejuif, Lille-Seclin et Rennes) fonctionnaient en France. Il a fallu attendre le 18 juillet 2016 pour voir s’ouvrir à Cadillac, en Gironde, la huitième unité comme le montre un reportage de France Bleu Gironde.
Le neuvième a ouvert à Marseille en 2018. Les travaux se sont achevés en mars 2017 pour un montant total de 12.693.000 € HT. Son inauguration a été retardée par suite d’un mouvement des gardiens de prisons de janvier 2018 et une grève des internes en psychiatrie.
L’UHSA de l’AP-HM a en effet accueilli son premier patient le 6 février 2018, prenant en charge des personnes incarcérées en PACA Corse et nécessitant des soins psychiatriques en hospitalisation complète.
L’UHSA a été bâtie sur le site du Centre Hospitalier Edouard Toulouse. Sa construction et son exploitation sont assurées par l’AP-HM. Elle est rattachée à l’Hôpital Nord tout comme l’UHSI (Unité Hospitalière Sécurisée de Interrégionale destinée à l’hospitalisation somatique des personnes détenues).
Au total, 17 UHSA devraient être créées en France pour une capacité totale de 705 places. L’UHSA de l’AP-HM fait partie des 9 UHSA de la première tranche (soit 440 places).
Sur la base du schéma national, l’UHSA est composée de 60 lits répartis en 3 unités de 20 lits pour l’hospitalisation psychiatrique des personnes détenues des régions PACA et Corse (17 établissements pénitentiaires, départements 13, 83, 84, 04, 05, 06, Corse). A ce jour, l’UHSA a ouvert une unité de 20 lits les deux autres unités ouvriront en mai et juin prochains.
2010 : ouverture de la 1ère UHSA à Lyon
Ainsi l’UHSA du centre hospitalier spécialisé Le Vinatier de Bron, près de la ville de Lyon, a été la première d’une série d’unités spécialement aménagées pour la prise en charge psychiatrique des personnes détenues, avec ou sans leur consentement. Ouverte en mai 2010, elle a aujourd’hui une capacité effective de 60 lits.
Elle comporte trois unités de 20 chambres individuelles, chacune de ces unités répondant à des fonctions spécifiques. Les conditions de séjour sont, à bien des égards, excellentes. Les chambres, qui disposent d’une annexe sanitaire intégrée, offrent espace, lumière et aération aux patients. Certains aménagements ont été particulièrement bien pensés : les chambres disposent par exemple d’un panneau mural permettant de personnaliser l’environnement immédiat (photos, affiche, etc.), d’un poste de télévision placé dans un espace anti-dégradation, et de boutons d’appel installés au mur et au lit. Mais les patients, habitués à la vie en détention, expriment trois sources de difficultés :
- l’interdiction de pouvoir fumer dans les chambres, et la limitation à trois promenades d’1/2h par jour pendant lesquelles ils peuvent fumer ;
- l’interdiction d’avoir en chambre un lecteur de CD ou de DVD, alors que bien des patients passent en chambre la majorité de leur temps, la porte de la chambre étant fermée à clé ;
- la possibilité de ne pouvoir acheter que des produits d’hygiène, du tabac et quelques confiseries, alors que beaucoup aimeraient pouvoir « cantiner » boissons gazeuses, laitages, biscuits salés, etc.
La première unité, destinée à l’accueil et à l’observation des patients nécessitant une prise en charge intensive, a été ouverte le 18 mai 2010. La deuxième unité, destinée aux soins individualisés en cas d’épisodes aigus ainsi qu’à l’accueil des personnes nécessitant une protection, a été ouverte le 19 juillet 2010. La dernière unité, destinée à assurer la prise en charge des pathologies de longue évolution et à préparer les personnes détenues à leur sortie, est opérationnelle depuis le 1er décembre 2010.
L’UHSA du centre hospitalier Le Vinatier de Bron a la particularité de regrouper deux types de personnels : le personnel hospitalier chargé des soins et le personnel pénitentiaire chargé de la surveillance. Pour ce qui est du personnel hospitalier, l’équipe médicale couvrant l’ensemble de la zone de soins de l’UHSA (60 lits) est constituée, en plus du médecin-chef, de quatre praticiens hospitaliers (psychiatres), d’un interne et d’un médecin généraliste. L’équipe soignante assure, dans chaque unité d’hospitalisation de 20 lits, une présence de cinq soignants en journée (dont au moins deux infirmiers) et de quatre soignants en période nocturne. La nuit et le week-end, un médecin du Service médico-psychologique régional de la maison d’arrêt de Lyon Corbas est d’astreinte.
Le CPT était préoccupé par le fait que, fin 2010, l’équipe « psychosociale » n’était pas constituée. Cette équipe doit être composée notamment d’un ergothérapeute, d’un éducateur sportif et d’un psychomotricien, ainsi que d’un éducateur spécialisé ; au moment de la visite, il n’y avait que deux psychologues qui travaillaient à temps plein. Début 2012, en raison d’un léger « turn-over », les effectifs sont quasiment au complet à l’UHSA du centre hospitalier Le Vinatier.
L’équipe de surveillance compte aujourd’hui trente-cinq agents qui assurent une présence de sept surveillants, encadrés par un premier surveillant, en journée, et une présence de quatre surveillants, sous la responsabilité d’un premier surveillant, en période nocturne. L’équipe travaille par tranche de 12 heures et compte trois membres de sexe féminin.
Le taux d’occupation de l’UHSA du Vinatier a évolué avec l’ouverture progressive de trois unités, passant de 80 % en moyenne sur l’année 2010 à 83 % au cours du premier semestre 2011. Début 2012, ce pourcentage dépasse régulièrement les 90 %. La durée moyenne de séjour est de 45 jours, et la durée médiane de 27 jours, selon les statistiques établies à partir de la situation des patients ayant quitté l’UHSA au cours du premier semestre 2011.
L’un des objectifs assigné à cette unité est que la majorité des hospitalisations soient réalisées avec le consentement des patients. En 2011, 59 % des hospitalisations ont été effectuées avec leur consentement, contre 52% en 2010. Si l’on observe que le « taux de consentement » à l’admission en soins psychiatriques s’établit à 85 % dans la population générale, et que l’on tient compte par ailleurs des pathologies psychiatriques propres à la population détenue, il n’est pas déraisonnable d’estimer cet objectif est en passe d’être atteint. Seule permettra toutefois de le vérifier avec certitude la montée en charge progressive du programme d’ouverture des autres UHSA.
Selon les termes du projet médical, une large palette de soins institutionnels, basés sur l’expression ou les activités occupationnelles ou artistiques, est proposée :
- centrage sur le corps avec l’importance de la psychomotricité et d’une réappropriation corporelle par de la balnéothérapie ;
- travail psychique avec les diverses formes de psychothérapie individuelle ou groupale ;
- travail de réappropriation des habiletés et de la vie sociale avec l’ergothérapie et par le biais d’activités éducatives (buanderie, activité cuisine…) ;
- ouverture sur le monde par le biais d’une médiathèque ;
- plateau sportif varié où les patients peuvent jouer au basket, au volley, au badminton…
L’accès à la cour et au plateau sportif a évolué depuis l’ouverture et, en 2012, la cour-jardin du rez-de-chaussée est utilisée de 9h30 à 16h30. L’accès dure 30 minutes par patient. Quatre patients peuvent y accéder en même temps, sans présence soignante ; au-delà, ils sont accompagnés par des soignants. La cour-jardin de l’unité du rez-de-chaussée est en accès libre. Le plateau sportif est utilisé de manière fixe ou aléatoire par chacune des unités, en présence d’un moniteur sportif. Six patients accompagnés de soignants peuvent s’y trouver de manière concomitante.
De la sécurité
Aux membres du CPT qui s’étonnaient de la présence de barreaux aux fenêtres des chambres des patients et qui estimaient que les fenêtres des chambres des patients des UHSA ne devraient pas être équipées de tels barreaux, et ce afin de faire prévaloir une logique de soins plutôt qu’une logique pénale, soulignant que d’autres dispositifs de sécurité permettaient une protection équivalente, le gouvernement français a répondu : « Le cahier des charges techniques du 11 octobre 2006, validé par les administrations hospitalière et pénitentiaire, a prévu le « barreaudage » des fenêtres extérieures de l’UHSA. S’il apparaît difficile, au moins à brève échéance, de remettre en cause ces aménagements répondant à des considérations de sécurité, il n’en demeure pas moins que la logique de soins prévaut de façon incontestable à l’UHSA, et cela sans que la seule présence de barreaux puisse suffire à remettre en cause ce constat ».
Quant à la possibilité d’installer des caméras de vidéosurveillance dans des chambres ou locaux de soins mentionnée dans la circulaire interministérielle relative au fonctionnement des UHSA – et dans ce cas, cette surveillance est obligatoirement exercée par du personnel infirmier-, il est bon de savoir qu’à ce jour (printemps 2012), aucune caméra n’a été installée dans les chambres de l’UHSA du centre hospitalier Le Vinatier, non plus que dans aucune autre des UHSA construites dans le cadre du programme de développement de ces unités. De fait, il n’existe pas de raison pour que de tels équipements soient installés dans les chambres ordinaires. On ne peut exclure cependant qu’une caméra puisse être ponctuellement installée dans une chambre pour prévenir la survenance d’incidents, par exemple dans le cas d’un patient présentant un fort risque « d’auto-agressivité ».
Le développement des UHSA
La première tranche de ce programme, prévue initialement pour s’étaler jusqu’en 2014, aboutira en 2017 (si tout va bien) à la création de 440 places d’hospitalisation en UHSA, réparties de façon équilibrée sur le territoire, en fonction de l’arrêté du 20 juillet 2010 du ressort territorial des UHSA.
Sur le modèle de l’UHSA de Lyon-Le Vinatier, qui compte 60 places, deux nouvelles unités de 40 places ont ouvert au début de l’année 2012 à Toulouse (janvier) et Nancy (mars). Une autre de 40 places s’est ouvert près d’Orléans en mars 2013. S’y ont ajouté, au cours du premier semestre 2013, deux autres UHSA d’une capacité de 60 places chacune : dans la région francilienne et à Lille. En septembre 2013 a été ouvert l’une unité de 40 places à Rennes : elle est installée au CHS Guillaume-Régnier. Le 18 juillet 2016, a ouvert l’UHSA de Cadillac, en Gironde ; près de 120 personnes assureront la prise en charge des 40 patients, répartis en deux unités de 20 lits chacune, nommées « Épernon » et « Figaro ». Enfin, s’est ouvert à la veille du printemps 2018 l’UHSA de Marseille (60 places).
A l’occasion du deuxième anniversaire de l’ouverture du premier UHSA en France et de la publication du Rapport 2012 sur la France du Comité pour la prévention de la torture et des peines ou traitements inhumains ou dégradants (CPT) du Conseil de l’Europe et de la réponse du gouvernement français à ce rapport, l’opinion publique a pu prendre connaissance de ce qu’est une UHSA (Unité hospitalière spécialement aménagée) et quel développement est prévu en France pour ce type de structure.
La seconde tranche de construction devrait quant à elle permettre la création de 265 places supplémentaires, correspondant à neuf unités dont l’implantation et la capacité doivent encore faire l’objet d’études pour tenir compte du programme immobilier de la direction de l’administration pénitentiaire, actuellement en cours de révision.
Le projet de loi de finances pour l’année 2013 a permis d’avoir des informations sur les futures ouvertures : Les structures de soins dédiées aux personnes détenues : quel bilan ?
La Commission des affaires sociales du Sénat présente son rapport sur les UHSA opérationnelles en juillet 2017
Le 5 juillet 2017, la Commission des affaires sociales du Sénat a présenté un rapport d’information sur les UHSA car elle estime que ces unités sont un dispositif très spécifique destiné à apporter une réponse à un problème grave : la prise en charge psychiatrique des personnes détenues. Ce rapport loue le travail accompli et les qualités professionnelles des équipes soignantes et de celles de l’administration pénitentiaire qui permettent donc aux UHSA d’assurer les missions qui leur ont été confiées. Elle constate que la première vague de construction des UHSA s’est avérée particulièrement lente et la deuxième vague n’a pas été engagée.
En effet, le programme aurait dû s’étaler entre 2008 et 2011, mais sur les neuf unités de la première tranche, qui comporte 440 lits, trois unités ont ouvert entre 2010 et 2012, quatre seulement en 2013 et une en 2015. Celle de Marseille vient tout juste d’ouvrir.
La deuxième vague devrait apporter 300 places supplémentaires et voir notamment la création de trois établissements dans les outre-mer.
« Faut-il l’engager ? » se demandent les trois rapporteurs. Ils répondent que » oui, nous le pensons toutes les trois, mais sous certaines conditions : poursuivre le travail de coordination entre les UHSA pour permettre d’identifier leurs problèmes communs et de définir les meilleures pratiques, prévoir de présenter les missions et le fonctionnement des UHSA aux magistrats dès leur formation et organiser des contacts plus fréquents entre eux et les équipes des UHSA afin qu’ils connaissent leur rôle exact ».
Le texte complet du rapport de la Commission des affaires sociales du Sénat est disponible. Pour le lire, cliquez ici.
Plusieurs rapports de visite des UHSA ont été publiés par le CGLPL
Depuis l’ouverture de la première UHSA à Lyon, le Contrôleur général des lieux de privation de liberté et ses équipes ont visité une fois certains UHSA et même parfois deux fois : Lyon, Seclin, Villejuif.
Les rapports de ces visites permettent de percevoir ce qu’est la vie dans de telles unités de soin et comment se conjuguent la prise en compte des patients et les contraintes liées à un emprisonnement.
Voici la liste exhaustive de ces rapports au 20 février 2020 à consulter en ligne en cliquant sur le titre :
Pour aller plus loin
- La santé, article du 3 juillet 2014 sur le site du Ministère de la justice
- Voir l’article paru dans Libération sur l’UHSA de Lille-Seclin
- Litzler Alexandre, « Soigner et surveiller en unités d’hospitalisation spécialement aménagées (UHSA) », Archives de politique criminelle 1/2013 (n° 35) , p. 277-296
- La création des UHSA: une nouvelle régulation de l’enfermement ? par Benoît Eyraud, Livia Velpry, Claude-Olivier Doron, Camille Lancelevée, Litzler Alexandre, Protais Caroline, Sébastien Saetta
- Un nouveau dispositif de soin : l’UHSA. De l’idéal soignant à la réalité clinique… par Mariannick Blanchet
- Comment sont soignés les détenus dans les «hôpitaux-prisons» par Nicolas Jacquard (20 mai 2018)
Sources : Ministère de la justice, CGLPL et Site du CPT